Lipödem
Krankheitsbild Lipödem

Lipödem
Krankheitsbild Lipödem
Bei einem Lipödem handelt es sich um eine chronisch fortschreitende Erkrankung, die nahezu ausschließlich bei Frauen auftritt und durch eine Fettverteilungsstörung mit einem deutlichem Missverhältnis zwischen Stamm und Extremitäten gekennzeichnet ist. Der Begriff setzt sich aus den Worten „Lip“ (griechisch Fett) und „Ödem“ (Flüssigkeitsansammlung im Gewebe) zusammen. Die Ursachen des Lipödems sind nicht bekannt, daher ist eine Heilung nicht möglich, allerdings können die Symptome durch die richtige Therapie deutlich gebessert werden.
Die Behandlung besteht zunächst aus konservativen Maßnahmen wie dem Tragen einer flachgestrickten Kompressionsstrumpfhose, die Durchführung von Lymphdrainagen (bei zusätzlichen Ödemen), ergänzt oder ersetzt durch eine apparative intermittierende Kompressionstherapie. Einen nachhaltigen und anhaltenden Erfolg erreicht man durch die operative Therapie mittels Liposuktion, die dauerhafte Entfernung der Fettzellen.
Hier haben wir einige Informationen zum Krankheitsbild für Sie leicht verständlich zusammengefasst. Auch zeigen wir Ihnen die möglichen Therapieansätze auf, die wir als Experten auf dem Fachgebiet anbieten.
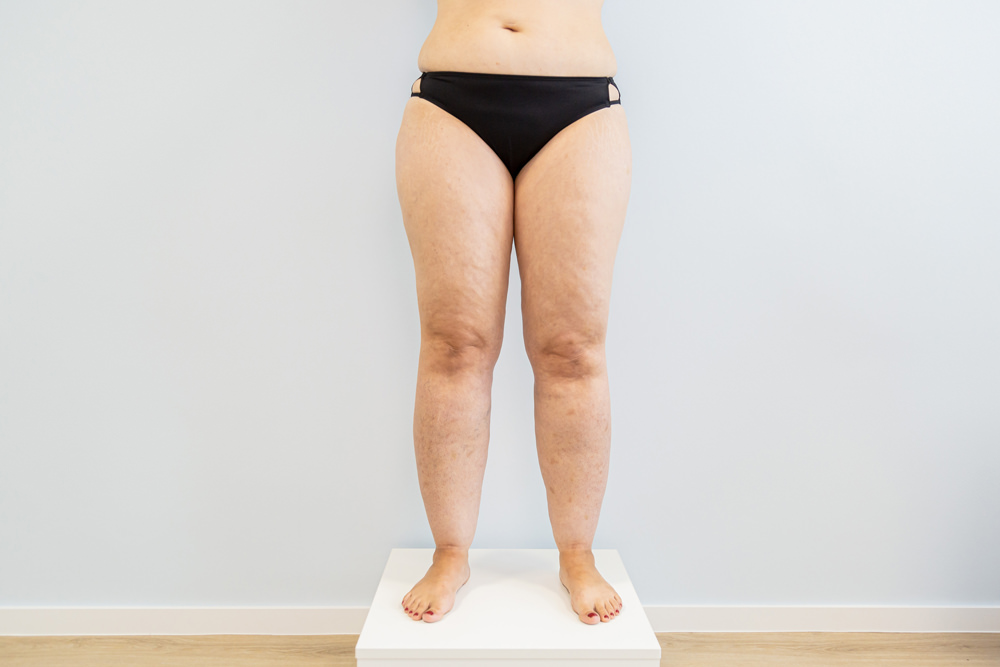
Was ist ein Lipödem?
Das Lipödem ist eine Fettverteilungsstörung, die bedingt durch ihr Erscheinungsbild auch als Reiterhosen-Phänomen oder Säulenbein bezeichnet wird. Diese Störung tritt fast ausschließlich bei Frauen auf – meist in der Pubertät, einer Schwangerschaft oder in der Menopause – und kann im Laufe der Zeit weiter voranschreiten.
Kennzeichnend für das Lipödem ist die symmetrische Vermehrung des Fettgewebes an Beinen (und Armen) bei einem schlanken Oberkörper. Betroffene haben mit starken Schmerzen und Wassereinlagerungen im Gewebe zu kämpfen, was zu erheblichen Einschränkungen ihrer Lebensqualität führt.
Das optische Missverhältnis zwischen einem schlanken Oberkörper und einer sehr voluminösen unteren Körperhälfte und kräftigen Armen entsteht dadurch, dass der Rumpf, zumindest meisten, sowie Hände und Füße von der Fettverteilungsstörung nicht betroffen sind. Für Betroffene kann dieses Erscheinungsbild, welches nicht selten eine Stigmatisierung hervorruft, nicht nur körperlich sondern auch psychisch extrem belastend sein. Das Selbstwertgefühlt wird dadurch erheblich reduziert.
Da die Symptome so ähnlich sind, wird das Lipödem oft als Adipositas (Fettsucht) oder Lymphödem fehldiagnostiziert und nicht richtig behandelt. Wichtig hervorzuheben ist, dass ein Lipödem nichts mit Übergewicht zutun hat, also weder durch Sport noch durch eine angepasste Ernährung oder Diät nachhaltig zu beeinflussen ist. Bis die Erkrankung diagnostiziert wird vergehen daher oft Jahre, da viele Betroffene erst nach einer extrem langen Leidensgeschichte – wenn die verschiedensten Sportarten und Diätversuche alle gescheitert sind – ärztlichen Rat suchen. Dabei ist die möglichst frühzeitige Therapie der Krankheit enorm wichtig, um ihr Fortschreiten stoppen oder wenigstens verzögern zu können.
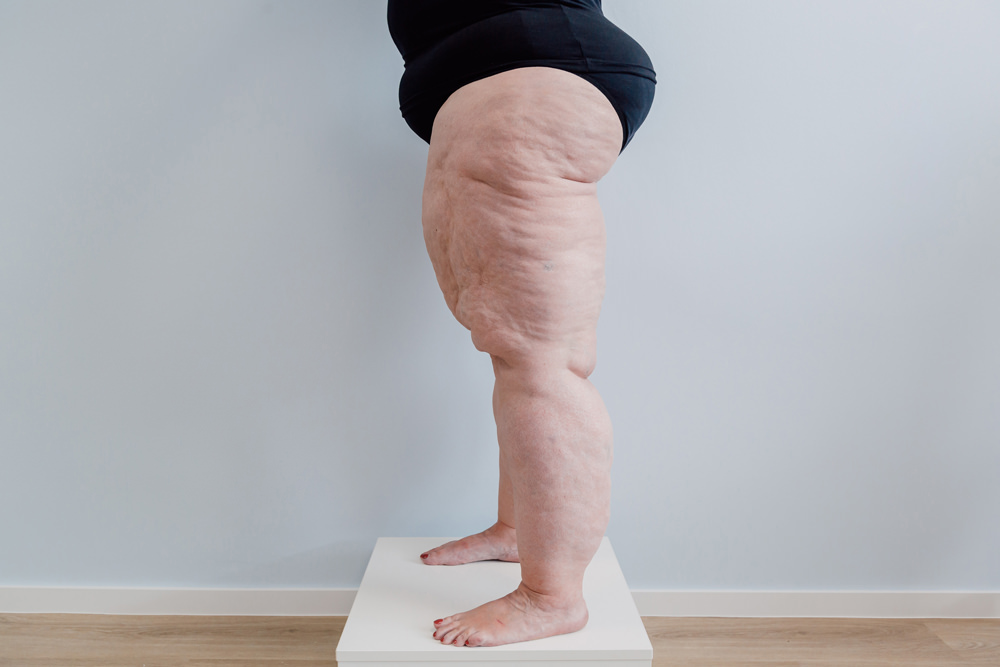
Was sind die Anzeichen für ein Lipödem?
Woran erkennen Sie, dass Sie unter einem Lipödem leiden? Die Anzeichen sind unterschiedlich – neben deutlich sichtbaren Auswirkungen können weitere individuelle Beschwerden mit unterschiedlicher Ausprägung auftreten, die durch das Lipödem bedingt werden.
Mögliche Zeichen für ein Lipödem sind
- schlanker Oberkörper bei voluminösen Armen und Beinen
- starke Schmerzen, auch in Ruhe
- Schwere, geschwollene Beine und Arme, besonders abends
- Druckempfindlichkeit des Gewebes
- verstärkte Berührungsempfindlichkeit der Haut
- Neigung zu Hämatomen (blaue Flecken)
- Hände und Füße sind nicht betroffen
- schmerzhafte Fettgewebsvermehrung an Hüfte, Knie und Knöchel, so daß die Gelenkkonturen kaum sichtbar sind
- Umfang von Beinen und Armen nimmt trotz Sport und Gewichtsreduktion zu
- Behinderung beim Gehen und Wundscheuern
- Fehlstellungen und Gelenkverschleiß
- Reiterhosen-Typ: das Fettgewebe breitet sich hauptsächlich im Hüftbereich und am Gesäß aus
- Säulenbein: das Fettgewebe erstreckt sich gleichförmig über die Länge beider Beine mit einer Fettkragenbildung am Knöchel

Wie wird ein Lipödem behandelt?
Die Ursachen des Lipödems sind heute noch nicht bekannt und daher ist es nicht möglich, dass Lipödem zu heilen. Unser ganzheitlicher Behandlungsansatz zielt darauf ab, die Symptome zu lindern und einer fortschreitenden Zunahme der Fettansammlungen sowie Folgeschäden vorzubeugen. Es ist ganz wichtig zu verstehen und zu akzeptieren, dass das Lipödem eine chronische Erkrankung ist, die die Betroffene das gesamte Leben lang begleiten wird. Daher ist auch die innere Einstellung, die Beziehung zu sich selbst und zum Krankheitsbild so wichtig.
Die zentralen Bestandteile der konservativen Therapie reichen von einem gesunden Essverhalten mit ausgewogener Ernährung und geeigneten Sportarten wie Schwimmen über die Kompressionsbehandlung bis zur manuellen Lymphdrainage im fortgeschritten Stadium.
Die effektivste Behandlungsmöglichkeit ist die von uns mit viel Erfahrung und Fachkenntnis durchgeführte Fettabsaugung. Durch die Liposuktion kann eine nachhaltige und langfristige Linderung der Beschwerden durch die schonende aber dauerhafte Entfernung der Fettzellen erreicht werden.
Alles Wissenswerte zur Liposuktion haben wir hier für Sie zusammengefasst.
Haben Sie Fragen zu unserer Praxis oder unseren Leistungen?
Rufen Sie uns einfach an oder wenden Sie sich per Mail an uns, wir helfen Ihnen gerne weiter.
